XIII Konferencja AAIK Łódź 2014

Łódź 2014 Plakat 1 Wskaźnik przyspieszenia wdechu : od aerodynamicznego perpetuum mobile do nowego kryterium planowania aerozoloterapii.
Wśród propozycji sposobów poprawnego doboru inhalatorów suchego proszku (DPI) wyróżnia się koncepcja wskaźnika akceleracji wdechu (WAW) jako istotnego parametru decydującego o efektywności planowanej terapii. Dokonano próby modyfikacji założeń teoretycznych WAW proponowanych przez H . Chrystyna , D. Pricea i BL Laube do postaci umożliwiającej uzgodnienie modelu WAW z aksjomatami obowiązującej wiedzy powszechnej, zaproponowano również odmienne sposoby jego interpretacji oraz zastosowania. W proponowanym nowym ujęciu WAW traci rolę samodzielnego predyktora poprawności doboru DPI stając się czynnikiem pośrednim, umożliwiającym oszacowanie czasu upływającego od początku wdechu do momentu osiągnięcia progu aerolizacji oraz wyliczenie przepływów w momencie rozpoczęcia i zakończenia procesu aerolizacji.
Łódź 2014 Plakat 2 Wskaźnik akceleracji wdechu w konfrontacji z codzienną praktyką lekarską: predyktor czy dystraktor w procedurze doboru inhalatora suchego proszku?
Poruszono temat praktycznej możliwości oszacowania wskaźnika akceleracji wdechu (WAW) i jego przydatności w zakresie doboru inhalatorów proszkowych (DPI). Omówiono analizę 1263 spirogramów sytuując wartości bezwzględne czasu TPIF w przedziałach 0-0,5s,>0,5s-1,0s, >1,0s-1,5s i >1,5s – 2,0 s, podano rozkład TPIF% FIT w przedziałach wartości 0%-25%FIT, >25%-50%FIT, >50%-75%FIT i >75%-100%FIT oraz rozkład VPIF%FVCIN w przedziałach wartości 0%-25% FVCIN, >25%-50% FVCIN, >50%-75% FVCIN i >75%-100% FVCIN. Wykazano istotną zmianę rozkładów w zależności od używanego parametru różnicującego (p<0,0002).

Łódź 2014 Plakat 3 Źródła błędów i ograniczenia wykorzystania wskaźnika akceleracji wdechu związane z przebiegiem obwiedni wdechu obciążonego oporem oraz zakres możliwości ich zniwelowania przy wykorzystaniu systemu OLCIA.
Na podstawie 114 par spirogramów (wiek badanych 13-82 lat, 47 kobiet, 67 mężczyzn) zaprezentowano graficzną ilustrację zjawiska unifikacji przepływów oraz przedstawiono różnice w wynikach pomiarów PIF przy wdechu swobodnym oraz po obciążeniu oporem. Dla zwężek Ø 5,0mm, Ø 4,6mm, Ø 4,0mm i Ø 3,0mm wartość PIF po obciążeniu oporem wynosiła odpowiednio 29%, 19%, 18% i 13% wartości wyjściowej.
Łódź 2014 Plakat 4 “Matematyczne płuco” i zmodyfikowany wskaźnik akceleracji wdechu w alternatywnym modelu dystrybucji aerozolu oraz efektywności depozycji.
Na podstawie dostępnych w literaturze danych wyliczono kolejno przybliżone objętości oraz pola powierzchni bocznej dla 20 kolejnych generacji dychotomicznego podziału dróg oddechowych. Zgodnie z zależnością 2n od 0 do 19 generacji obliczono łączną objętość oraz łączne pole powierzchni bocznej dla każdej z omawianych generacji drzewa oskrzelowego. Odrębną analizę objętości i pola powierzchni bocznej wykonano dla generacji 21-24. Stworzono model matematyczny, w którym cząstkowe objętości uszeregowane od generacji 0 do generacji 23 tworzą skumulowany ciąg wartości równy pojemności VC.
XVI Konferencja APiIK Kazimierz 2014
Na XVI Konferencji Naukowo-Szkoleniowej Alergologów, Pneumonologów i Immunologów Klinicznych, która odbyła się 20 września 2014 r w Kazimierzu kontynuowano prezentacje zagadnień związanych z poprawnym doborem inhalatorów suchego proszku.
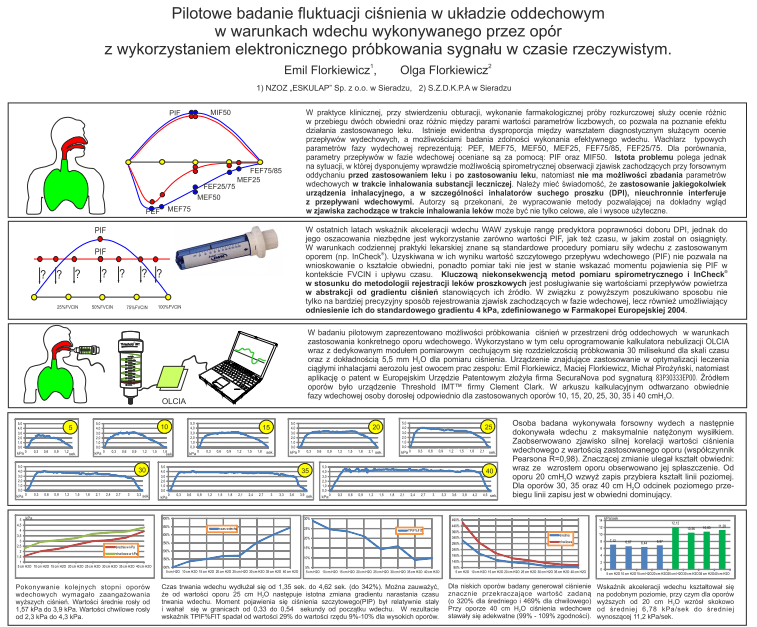
Kazimierz 2014 Plakat 1 Pilotowe badanie fluktuacji ciśnienia w układzie oddechowym w warunkach wdechu wykonywanego przez opór z wykorzystaniem elektronicznego próbkowania sygnału w czasie rzeczywistym.
W badaniu pilotowym zaprezentowano możliwości próbkowania ciśnień w przestrzeni dróg oddechowych w warunkach zastosowania konkretnego oporu wdechowego. Wykorzystano w tym celu oprogramowanie kalkulatora nebulizacji OLCIA wraz z dedykowanym modułem pomiarowym cechującym się rozdzielczością próbkowania 30 milisekund dla skali czasu oraz z dokładnością 5,5mmH2O dla pomiaru ciśnienia. Źródłem oporów było urządzenie Threshold IMT™ firmy Clement Clark. W arkuszu kalkulacyjnym odtwarzano obwiednie fazy wdechowej osoby dorosłej odpowiednio dla zastosowanych oporów 10, 15, 20, 25, 30, 35 i 40 cmH2O. Zaobserwowano zjawisko silnej korelacji wartości ciśnienia wdechowego z wartością zastosowanego oporu (współczynnik Pearsona R=0,98).

Kazimierz 2014 Plakat 2 Problem doboru inhalatorów suchego proszku (DPI) w świetle unifikacji przepływów przy wdechu obciążonym oporem.
Na podstawie 114 par spirogramów (wiek badanych 13-82 lat, 47 kobiet, 67 mężczyzn) zaprezentowano graficzną ilustrację zjawiska unifikacji przepływów wdechowych. Dla oporów zwężek Ø 5,0mm, Ø 4,6mm, Ø 4,0mm i Ø 3,0mm przedstawiono, w jaki sposób wpływają one na efektywność wdychania powietrza, rozumianą jako wartość szczytowego przepływu wdechowego (PIF) oraz wartość maksymalnego przepływu wdechowego pojawiającego się w momencie odpowiadającym 50% FVC IN (MIF50). Poszukiwano odpowiedzi na pytanie, czy typ zastosowanego oporu wdechowego dywersyfikuje stopień korelacji PIF i MIF50 z kluczowymi deskryptorami antropometrycznymi oraz parametrami spirometrycznymi opisującymi fazę wydechu nieobciążonego. Przeanalizowano korelacje obciążonych PIF i MIF50 z wartością swobodnych FEV1, FEV1%normy, PEF, PIF, MIF50, FVCEX, FVC%normy oraz wiekiem, masą ciała i wzrostem pacjenta.
XII Międzynarodowy Kongres PTA „Alergologia XXI wieku – nowe wyzwania, nowe możliwości”
XII Międzynarodowy Kongres PTA „Alergologia XXI wieku – nowe wyzwania, nowe możliwości”, który miał miejsce 9-12 września w Bydgoszczy był okazją do zaprezentowania funkcjonalnych narzędzi, które bazują na dorobku wypracowanym w latach poprzednich.

PTA Bydgoszcz 2015 Plakat 1 Komputerowe wspomaganie planowania terapii wziewnej: nowe wymagania – nowe możliwości
Dla dowolnej pojemności płuc VC i dowolnej głębokości wykonywanego wdechu TV, dzięki obliczeniom, możliwe jest wskazanie zarówno sytuacji skrajnych, w których skuteczna terapia jest problematyczna, jak również dobór optymalnej terapii w oparciu o możliwie najszerszy zakres aktualnej wiedzy medycznej i technicznej.Dla zadanej pojemności życiowej obliczane są objętości i pola powierzchni bocznej 23 generacji drzewa oskrzelowego. Analiza techniki inhalacyjnej dokonywana jest w trzech kontekstach. Pierwszy kontekst określa zadana charakterystyka wykonywanego wdechu. Na podstawie WAW na obwiednię wdechu nakładane są: objętość nieefektywna dla aerolizacji (V1), objętość chmury generowanego aerozolu (V2) oraz objętość powietrza dopełniającego (V3). Drugi kontekst dla badanej techniki i obwiedni wdechu stanowi ulokowanie chmury aerozolu V2 w konkretnej generacji (lub generacjach) drzewa oskrzelowego. Trzeci kontekst tworzy rzutowanie objętości V2 aerozolu na rozkład receptorów β2,GR i M2 w obrębie oskrzeli.
PTA Bydgoszcz 2015 Plakat 2 Model i analiza teoretycznych objętości wibroaerozolu przemieszczanego do zatoki w funkcji jego ciśnienia i pojemności obszaru docelowego
Celem prezentowanej pracy jest próba odpowiedzi na pytanie, czy istnieje możliwość teoretycznego przewidywania korzyści zastosowania wibroaerozoloterapii u konkretnego pacjenta. Stworzono prosty model jamy nosowej o znanej stałej objętości oraz zatok przynosowych z możliwością kontrolowania ich objętości w granicach od 0 do 20 ccm. Układ złożony z modelu jam nosa i zatok oraz działającego urządzenia Pari Sinus uszczelniano zgodnie z metodyką prowadzenia zabiegu roponowaną przez dystrybutora sprzętu. Dokonano serii pomiarów zmian ciśnienia wewnątrz modelu pojedynczej zatoki w czasie swobodnego przepływu wibroaerozolu oraz w trakcie zamknięcia układu, co było modelowym odpowiednikiem artykulacji głosek „k”, „g” w trakcie rzeczywistej terapii. Dokonano analizy matematycznej teoretycznych objętości przemieszczanego do wnętrza zatok aerozolu w funkcji jego ciśnienia i pojemności modelu zatoki.
Konferencja Respiratory Drug Delivery® Europe 2017
W dniach 25-28 kwietnia 2017 r , w Antibes we Francji, odbyła się trzydniowa konferencja Respiratory Drug Delivery® Europe 2017, poświęcona innowacyjnym badaniom i współczesnym zagadnieniom terapii inhalacyjnej. Szczególnie uwypuklone zostały tematy związane z szeroko pojętą personalizacją terapii i współdziałaniu urządzeń z układem oddechowym pacjenta, zarówno w aspekcie kontroli emisji aerozolu jak i monitorowania zjawisk towarzyszących prowadzonej inhalacji.

RDD 2017 Plakat 1 Calculation of the Delivered Dose in Patients Undergoing Nebulized Asthma Therapy
Autorzy proponują prześledzenie procesu usystematyzowania pojęć oraz procesu algorytmizacji pozyskiwania wartości parametrów niezbędnych do oszacowania dawek. Na etapach pośrednich (gromadzenia danych) są nimi: wiek pacjenta i masa ciała, z których wyprowadzone są wartości częstości oddychania, czasu trwania fazy wdechowej oraz objętości pojedynczego oddechu. Dokonywany jest również dokładny opis sprzętu i parametrów produkowanego aerozolu. Na etapie wykonawczym, znając cechy stosowanego leku możliwe jest oszacowanie dawki realnie dostarczanej i dawki deponowanej.
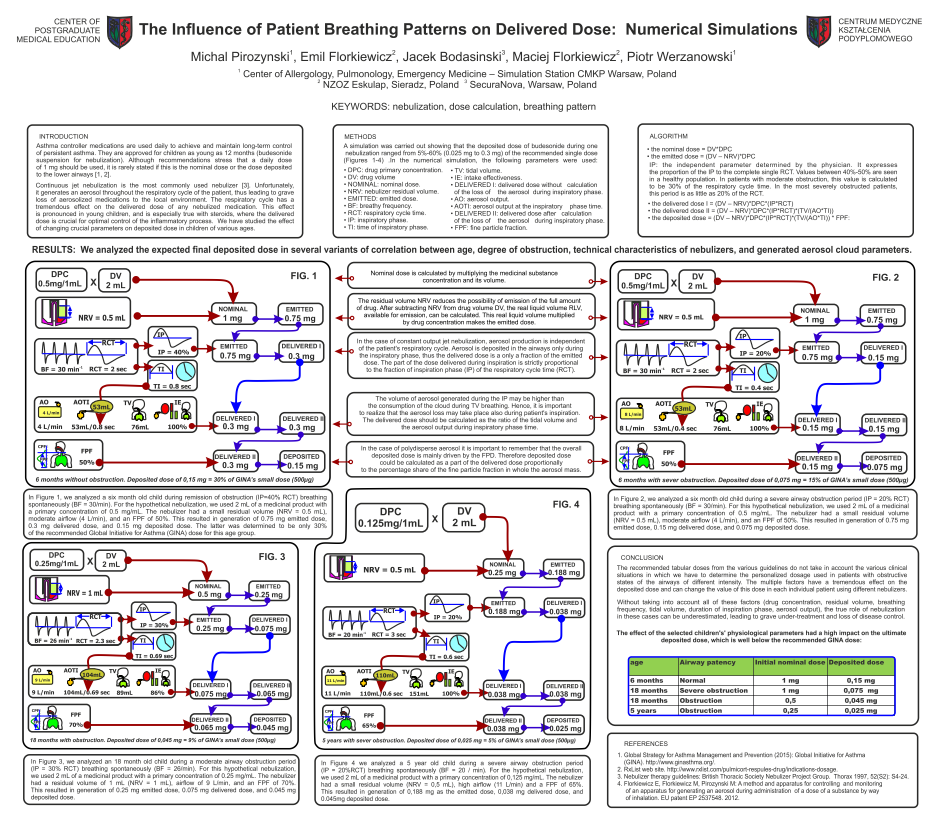
RDD 2017 Plakat 2 The Influence of Patient Breathing Patterns on Delivered Dose: Numerical Simulations.
Autorzy udowadniają, że wykorzystanie wieloparametrowego opisu sytuacji klinicznej pozwala (pod warunkiem spożytkowania rzetelnych danych) na numeryczne oszacowanie dawki dostarczanej i deponowanej. Prowadząc symulację dla różnych konfiguracji [sprzęt] <-> [lek] <-> [pacjent] <-> [stopień duszności] można wskazać te z nich, która gwarantuje najwyższą efektywność podaży leku do dróg oddechowych pacjenta.

RDD 2017 Plakat 3 Comparison of Nebulization and Pressurized Metered Dose Inhaler with a Spacer in Terms of Deposited Dose: Are We Speaking the Same Language?
Zdaniem autorów nebulizacja jest metodą bardziej wartościową nie tylko z perspektywy “doktrynalnej”, z której jest bezsprzecznie metodą legitymująca się “twardymi” i certyfikowanymi parametrami. Ważniejsze wydaje się bowiem podejście pragmatyczne. Trudno bowiem pogodzić się z opinią ekspertów, że metoda, której do osiągnięcia dawki porównywalnej z nebulizacją należy spożytkować od 10 do 40 dawek z dozownika pMDI może być propagowana jako “metoda z wyboru” bez refleksji nad szerokim kontekstem jej stosowania.
